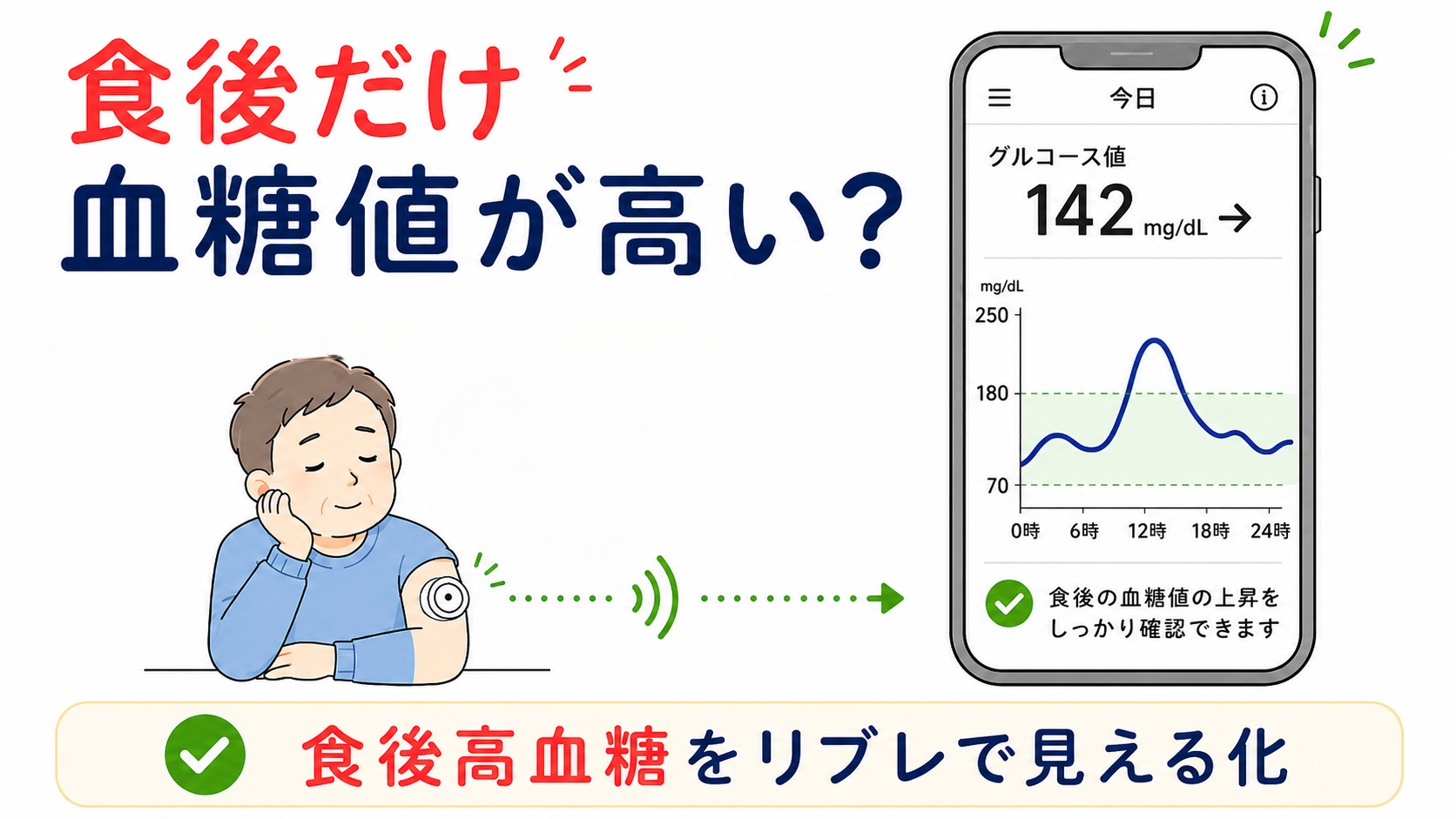
「食後だけ血糖値が高い」を見逃さない|CGM(リブレ)でわかる血糖値の変動とは?
「血糖は落ち着いていると言われたのに、眠い、疲れやすい、頭がぼんやりする」
「健診ではそこまで悪くないと言われたけれど、食後だけ血糖値が上がっている気がする」
このように、検査の数字だけでは説明しきれない体調の違和感で悩んでいませんか?
糖尿病の診療では、HbA1cや空腹時血糖がとても大切です。
ただし、それだけでは
「食後にどれくらい血糖値が上がっているのか」
「夜間に低血糖が起きていないか」
「1日の中で血糖値がどれくらい乱高下しているか」
までは見えにくいことがあります。
そこで役立つ検査の一つが、持続血糖モニタリング、いわゆるCGMです。
CGMを使うと、血糖値の動きを24時間に近い形で見える化できるため、食事、運動、薬、睡眠、ストレスと血糖値の関係がわかりやすくなります。
この記事では、CGMで何がわかるのか、どんな方に向いているのか、保険適用で受けられる可能性があるのはどのような方かを、できるだけわかりやすく解説します。
この記事を書いている医師について
皆さん、こんにちは。
あまが台ファミリークリニック院長の細田です。
私はプライマリ・ケア、総合診療を専門に、医師として25年目になります。
また、日本糖尿病学会の正会員として、年間約5,000人の糖尿病の患者さんを診察しています。

当院では、糖尿病治療を単に薬だけで考えるのではなく、食事、運動、体重、睡眠、生活リズムまで含めて総合的に診療しています。
国家資格を持つ管理栄養士も5名体制で、患者さん一人ひとりの生活に合わせた栄養相談を行っています。
CGMとは?血糖値の動きを見える化する検査です
CGMとは、Continuous Glucose Monitoringの略で、日本語では持続血糖モニタリングと呼ばれます。
腕などに小さなセンサーを装着し、血糖値に近い変化を連続的に記録する仕組みです。
代表的な機器としてFreeStyleリブレなどがあります。

通常の血糖測定は、ある一時点の血糖値を確認する検査です。
一方でCGMは、血糖値が1日の中でどのように上がったり下がったりしているかを確認できます。
たとえるなら、通常の血糖測定は写真、CGMは動画です。
写真でも大切な情報はわかります。
しかし、血糖値は食事、運動、薬、睡眠、ストレスで刻々と変化します。
その流れを見たい場合には、動画のように連続して確認できるCGMが役立ちます。
HbA1cだけでは見えにくい「食後高血糖」
HbA1cは、過去1〜2か月程度の血糖の平均的な状態を反映する大切な検査です。
ただし、平均値であるため、血糖値の乱高下までは見えにくいことがあります。
たとえば、AさんとBさんのHbA1cが同じ6.8%だったとします。
しかし、Aさんは1日を通して比較的安定している一方で、Bさんは食後に250mg/dLまで上がり、夜間に70mg/dL近くまで下がっているかもしれません。
この場合、HbA1cだけを見ると同じように見えますが、体の中で起きている血糖変動は大きく違います。
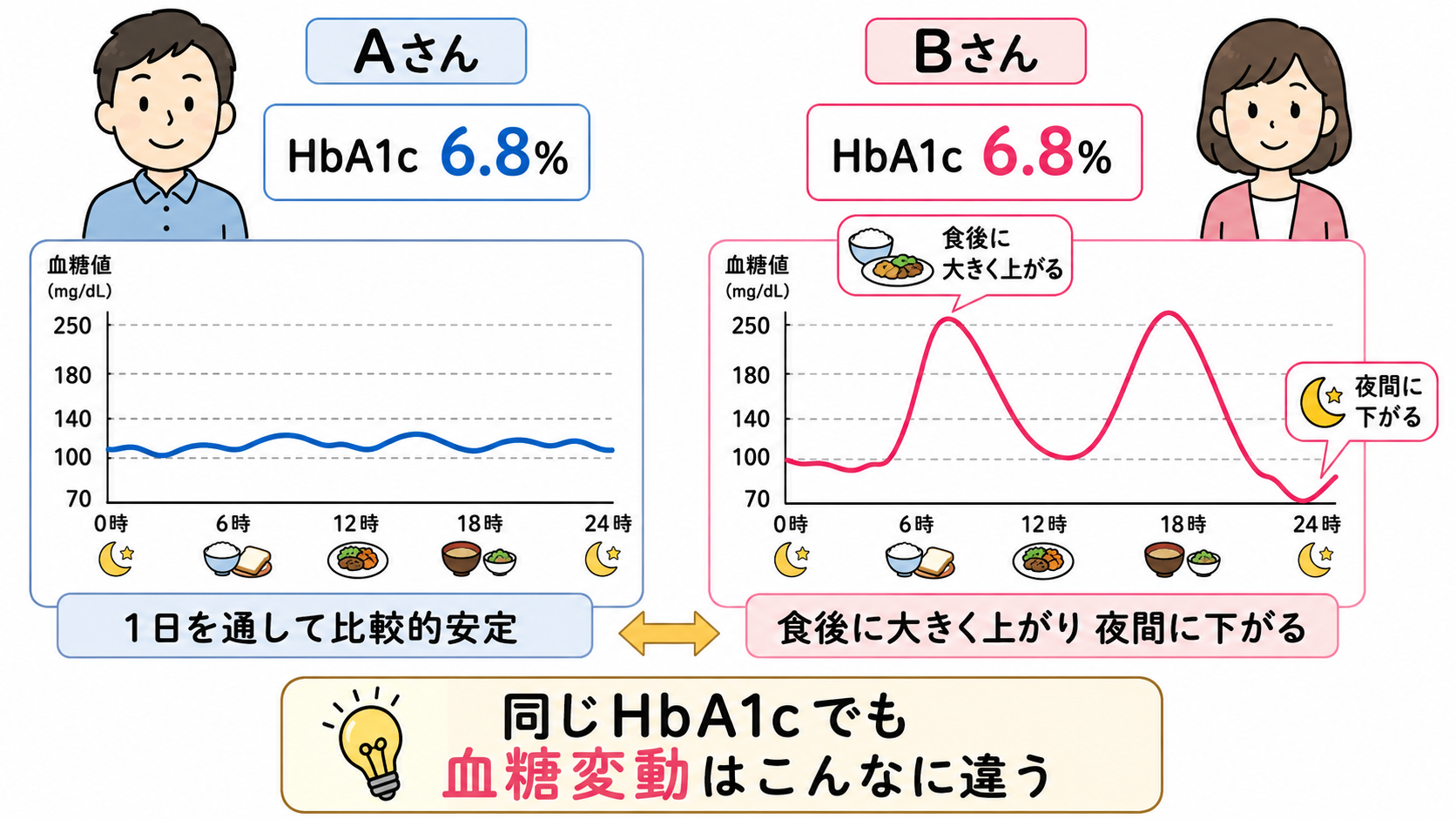
CGMでは、こうした食後高血糖や夜間低血糖、血糖値の乱高下を確認しやすくなります。近年は、HbA1cだけでなく、Time in Rangeと呼ばれる「目標範囲内に血糖値が入っている時間」も糖尿病管理で重視されています。※1
CGMでわかること
CGMでわかる主なポイントは、次のようなものです。
- 食後に血糖値がどれくらい上がっているか
- 朝食、昼食、夕食のうち、どの食事で血糖値が上がりやすいか
- 夜間や早朝に低血糖が起きていないか
- 運動後に血糖値がどれくらい下がるか
- 薬やインスリンの効果がどの時間帯に出ているか
- 間食や飲み物が血糖値にどれくらい影響しているか
- HbA1cだけではわからない血糖値の乱高下

特に、患者さんにとって大きいのは
「何を食べると自分の血糖値が上がるのか」が目で見てわかることです。
診察室で「白いご飯を少し減らしましょう」「甘い飲み物を控えましょう」と説明されても、なかなか実感がわかない方もいます。
しかし、CGMで食後の血糖値が実際に上がっているグラフを見ると、
「この食べ方だと自分の血糖値はこう動くんだ」と納得しやすくなります。
これは、医師や管理栄養士が一方的に指導するよりも、患者さん自身が生活を見直すきっかけになりやすい点です。
「食後だけ高い」はなぜ問題になるのか
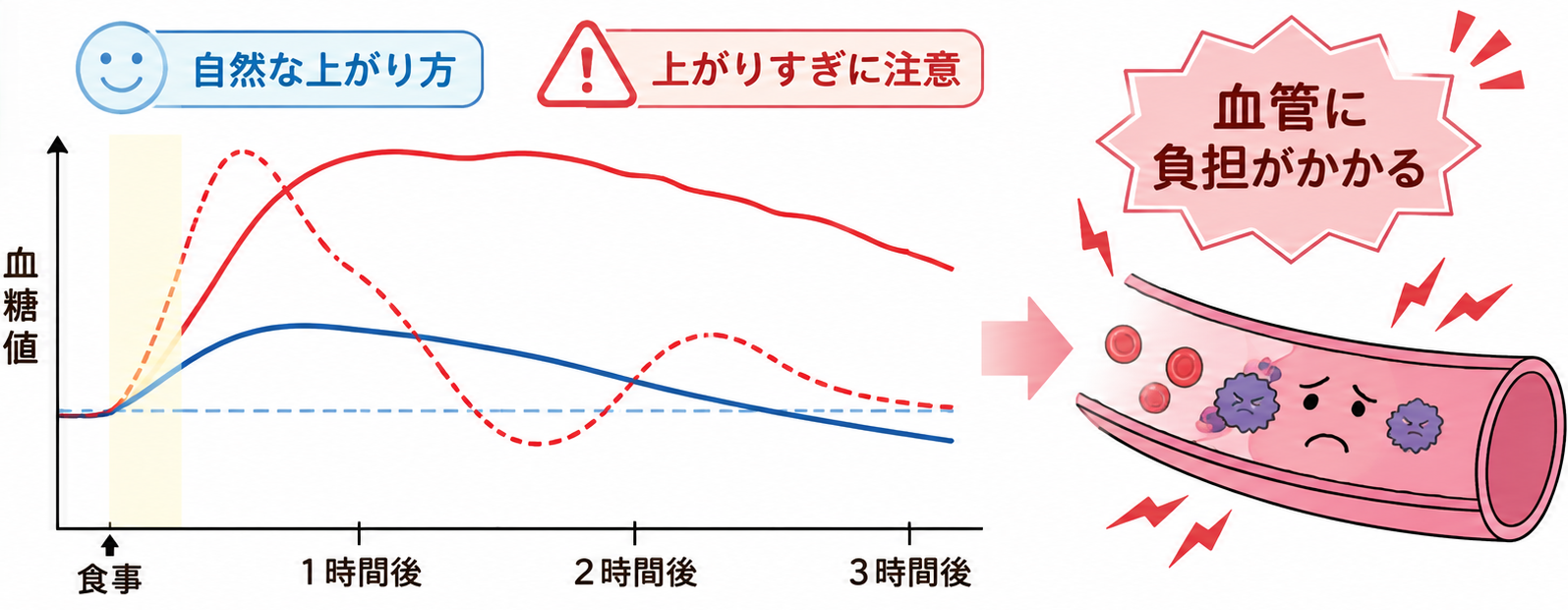
食後高血糖とは、食事のあとに血糖値が大きく上がる状態です。
糖尿病の治療では、空腹時血糖やHbA1cだけでなく、食後の血糖値も重要です。
食後に血糖値が大きく上がる状態が続くと、血管への負担が増える可能性があります。
もちろん、食後に血糖値が上がること自体は自然な反応です。
問題は、上がり方が大きすぎる、下がるまでに時間がかかりすぎる、または食後の急上昇と急降下を繰り返すことです。
読者の方の中には、「でも、HbA1cがそこまで悪くなければ大丈夫では?」と思う方もいるかもしれません。
その気持ちはよくわかります。
健診や外来ではHbA1cを中心に説明されることが多いため、「HbA1cが良ければ安心」と考えるのは自然です。
ただ、HbA1cは平均値です。
平均値が悪くなくても、食後だけ大きく上がっている場合があります。
だからこそ、だるさ、眠気、頭がぼんやりする感じ、食後の強い眠気などがある方では、血糖値の動きを見える化する意味があります。
CGMが特に役立ちやすい方
CGMは、すべての方に必ず必要な検査というわけではありません。ただし、次のような方では役立つ可能性があります。
- インスリン注射など注射療法を行っている方
- 低血糖が心配な方
- 食後の眠気やだるさが強い方
- HbA1cは悪くないのに体調がすぐれない方
- 食後血糖が気になる方
- 食事内容と血糖値の関係を知りたい方
- 血糖値の乱高下を確認したい方
- 薬やインスリンの効き方を確認したい方
特に、インスリン治療中の方では、血糖値が高すぎる時間だけでなく、低すぎる時間を見つけることも重要です。
低血糖は、動悸、冷や汗、手の震え、強い空腹感、眠気、意識がぼんやりするなどの症状につながることがあります。
夜間低血糖の場合、自覚しにくいこともあります。
CGMは、こうした見えにくい時間帯の血糖変動を把握する助けになります。
米国糖尿病学会の診療基準でも、インスリンを使用する糖尿病患者さんなどでCGMの活用が推奨されています。※2
血糖値の「見えない変動」が気になる方へ
HbA1cだけではわからない食後高血糖や血糖値の乱高下を、糖尿病専門サイトで詳しく解説しています。まずは情報を確認したい方はこちらをご覧ください。
注射療法中の方は、CGMを保険適用で実施できる場合があります。対象になるかは診察時に確認します。
当院でCGMを保険適用で行える可能性がある方
日本では、CGMやリブレは条件を満たす方で保険適用となる場合があります。
FreeStyleリブレについても、日本ではインスリンを使用している糖尿病患者さんへの保険償還の対象拡大が発表されています。※3
ただし、保険適用の可否は、治療内容、使用している薬、血糖管理の状況、診療報酬上の条件などによって変わります。
そのため、この記事だけで「自分は必ず保険でできる」と判断するのではなく、現在の治療内容を確認したうえで、診察時に相談していただくのが確実です。
当院では、糖尿病の診察時に、現在の薬、インスリンや注射療法の有無、低血糖のリスク、血糖値の変動の悩みを確認し、CGMが適しているかを判断します。
CGMを使うと、食事指導がより具体的になります
 糖尿病治療で大切なのは、「糖質を減らしましょう」と言われることではありません。
糖尿病治療で大切なのは、「糖質を減らしましょう」と言われることではありません。
大切なのは、自分の生活の中で、どの食事、どのタイミング、どの習慣が血糖値に影響しているかを理解することです。
また、パン、麺類、果物、甘い飲み物、間食なども、人によって血糖値への影響が違います。
CGMで血糖値の動きを確認しながら管理栄養士と一緒に振り返ると、「何を全部やめるか」ではなく、「何をどう調整すればよいか」が見えやすくなります。
当院では、国家資格を持つ管理栄養士5名体制で、糖尿病の患者さんの食事相談に対応しています。
食事指導を、我慢だけの指導ではなく、続けられる工夫として一緒に考えることを大切にしています。

よくある質問1:CGMをつければ、薬を減らせますか?
CGMをつけたからといって、すぐに薬が減るわけではありません。
ただし、血糖値の上がり方や下がり方がわかることで、食事、運動、薬の調整がしやすくなる可能性があります。
たとえば、食後に大きく血糖値が上がっている場合は、食事内容や食べ方を見直すきっかけになります。夜間に低血糖が疑われる場合は、薬の量やタイミングを見直す必要があるかもしれません。
つまり、CGMは薬を減らすための魔法の道具ではなく、治療をより安全で具体的にするための情報を得る検査です。
よくある質問2:HbA1cが良ければCGMは不要ですか?
HbA1cが安定していて、低血糖の心配もなく、体調も良い方では、CGMが必ず必要とは限りません。
一方で、HbA1cが良くても、食後の強い眠気、だるさ、頭がぼんやりする感じ、低血糖のような症状がある方では、血糖値の変動を確認する意味があります。
ここで大切なのは、「HbA1cが良いから絶対に大丈夫」とも、「体調が悪いから必ず血糖のせい」とも決めつけないことです。
疲れや眠気の原因には、睡眠時無呼吸症候群、貧血、甲状腺疾患、うつ状態、薬の影響などもあります。
ただ、糖尿病の治療中で血糖変動が疑われる場合には、CGMが原因を探る一つの手がかりになります。
よくある質問3:センサーをつけるのは痛いですか?
CGMのセンサーは、腕などに小さなセンサーを装着して使用します。
装着時にチクッとした違和感を感じる方はいますが、多くの方は日常生活の中で大きな負担なく使用されています。
ただし、皮膚がかぶれやすい方、テープでかゆみが出やすい方、装着部位をぶつけやすい方では注意が必要です。
また、CGMの数値は血液そのものの血糖値ではなく、皮下の間質液の糖濃度をもとに推定されるため、症状と数値が合わない場合や低血糖が疑われる場合には、通常の血糖測定で確認することが必要になる場合があります。
CGMを受ける前に確認しておきたいこと
CGMを希望される方は、受診時に次の点を確認できると診療がスムーズです。
- 現在使っている糖尿病の薬
- インスリンやGLP-1受容体作動薬など注射療法の有無
- 最近のHbA1c
- 低血糖症状の有無
- 食後の眠気やだるさの有無
- 血糖値が上がりやすいと感じる食事
- 仕事や生活リズム
特に、現在インスリン注射をしている方、低血糖が心配な方、食後の血糖値が気になる方は、診察時に「CGMやリブレを使えるか相談したい」とお伝えください。
まとめ:血糖値は「点」ではなく「流れ」で見る時代へ
糖尿病の治療では、HbA1cや空腹時血糖は今でも非常に大切です。
ただし、それだけでは見えにくい血糖値の変動があります。
食後だけ血糖値が高い。
夜間に低血糖が起きている。
食事内容によって血糖値が大きく変わる。
HbA1cは悪くないのに、だるさや眠気が続く。
こうした場合、CGMによって血糖値の動きを見える化することで、治療や生活改善のヒントが得られることがあります。
もちろん、CGMはすべての方に必要な検査ではありません。
しかし、注射療法中の方、低血糖が心配な方、食後血糖が気になる方にとっては、とても有用な選択肢になる可能性があります。
気になる方は、自己判断で悩み続けるより、一度ご相談ください。
血糖値の不安を、数字だけで終わらせないために
食後高血糖、血糖値の乱高下、CGMの保険適用について相談したい方は、糖尿病内科でご相談ください。現在の治療内容を確認し、CGMが適しているか一緒に考えます。
千葉市、茂原市からも通院可能です。保険適用の可否は診察時に医師が確認します。
関連ブログ





参考文献
- ※1 Time in Rangeは、CGMで得られる血糖管理指標として注目されており、HbA1cだけでは把握しにくい血糖変動を補う指標として議論されています。
- ※2 American Diabetes Association. Standards of Care in Diabetes 2026. Diabetes Technologyの章では、インスリン使用者などに対するCGM活用が記載されています。
- ※3 Abbott. FreeStyle Libreの日本での保険償還対象拡大に関する発表。インスリンを使用する糖尿病患者さんへの対象拡大が示されています。
- ※4 Continuous glucose monitoringは、インスリン治療中の糖尿病患者さんにおいてHbA1c改善や血糖管理改善と関連することが報告されています。