こんな症状、ありませんか?一つでも当てはまったら要注意
- 朝起きても疲れが取れない
- いびきがうるさいと家族や妻に言われた。
- 日中に強い眠気、疲れを感じる
- 集中力が続かない、記憶力が低下した気がする
- 熟睡できているかんじがしない

当院でしたら、上記の疑問、悩みが解決できるかもしれません。
ページの内容(目次が非表示の場合は、青い「表示」ボタンクリックするとご覧になれます。)
目次
こんにちは。医療法人社団 緑晴会 あまが台ファミリークリニック院長の細田俊樹です。(家庭医療専門医、日本睡眠学会正会員、日本糖尿病学会正会員)
クリニックを開業して5年以上が経ちますが、現在では年間延べ1,500人以上の睡眠時無呼吸症候群の患者さんを治療しております。
今回は睡眠時無呼吸症候群について詳しく解説します。
睡眠時無呼吸症候群(SAS)の定義とは?
睡眠中に何度も呼吸が止まる病気です。
その結果、身体は十分な酸素を取り込めず、慢性的な疲労・高血圧・心疾患・脳卒中など命に関わる合併症のリスクが高まります。
英語では、Sleep Apnea Syndrome 略してSASといいます。

どんな方は疑うのか?
以下に該当する方は特にSAS睡眠時無呼吸症候群疑われるので、読んでいただきたい内容です。
-
寝ているときに激しいいびき
-
呼吸が止まっていると家族に言われた
-
朝起きたときの頭痛・だるさ
-
日中の強い眠気や集中力の低下
-
肥満、首周りが太めの方はリスク高め
逆に上記のような症状がない方はあまり参考にならないかもしれません。
睡眠時無呼吸症候群を放っておくと、どうなるの?
「いびきがうるさいだけだから」「日中眠いのは年齢のせいかな」と思っていませんか?
実は、睡眠時無呼吸症候群(SAS)をそのままにしておくと、命にかかわるような病気につながることがあるのです。
下記のことを知っているか?知らないか?で健康寿命に大きな差がでるかもしれません。
心臓への負担が…
呼吸が止まると、体に酸素が行き渡らなくなり、心臓に大きな負担がかかります。
特に重症の方は、心筋梗塞(しんきんこうそく)のリスクが約3倍にもなるという報告があります(※1)。
また、血圧が上がりやすくなったり、不整脈を起こしやすくなったりすることもあります(※1・2)。

脳の血管にも悪影響が…
呼吸が止まるたびに血圧が乱れて、脳の血管に強い負担がかかります。
その結果、脳卒中を起こすリスクも2〜3倍に上がると言われています(※3)。

交通事故の危険も…
日中、眠くてぼーっとする、会話中や仕事中にうとうと…
これはSASの典型的な症状です。
この状態で運転をすると、居眠り運転による事故のリスクが約2.5倍にもなるというデータがあります(※4)。
特に、バスやトラック、タクシーの運転を仕事にしている方にとっては、放置できない問題です。

パートナーとの関係にも影響が…
SASを放置すると、夜中に呼吸が止まって目が覚めることが繰り返され、眠りの質が悪くなります。
この結果、性欲の低下や勃起機能の低下(ED)が起こることがあり、性生活や夫婦関係に悪影響を及ぼすことがあります(※5)。

また、いびきや無呼吸によって隣で寝ているパートナーの眠りも妨げられるため、
「一緒に寝られない」「寝室を別にした」など、心理的・物理的な距離が生まれるケースも少なくありません(※6)。
パートナーから「いびきがひどい」と指摘されて来院される方はとても多く、SASは“自分ひとりの問題ではない”病気なのです。
以上、SASを放置するリスクをあげましたが、この病気を知っているか?知っていないかで、ご自身の将来の健康に大きく関係するのは想像できると思います。
SASのセルフチェック
- しょっちゅういびきをかく 1.5点
- 肥満傾向がある 1.5点
- 高血圧がある(高血圧の薬を服用中) 1.5点
- 昼間の眠気や
居眠りで困ることがある(仕事中・会議中・運転中)1.5点 - 寝つきは悪くないが、夜間の眠りが浅い、
またはしばしば目が覚める 1点 - いくら寝ても疲れが取れていない感じがする 1点
- 夜間寝ているときに息が止まる日がある 3点
合計が3点以上の方は、睡眠時無呼吸症候群の可能性が高いです。

私はなんと6点でした…。
でも治療となると、お薬を飲まなければいけないですよね?

いいえ。一番有効といわれているCPAP(シーパップ)治療は、
空気圧を調整してくれるマスクをつけて、寝るだけです。

ええ!そのマスクはどういう仕組みになっているのですか?
CPAP(シーパップ)治療
最も有効な治療法は、経鼻的気道持続陽圧療法(CPAP:シーパップ)です。
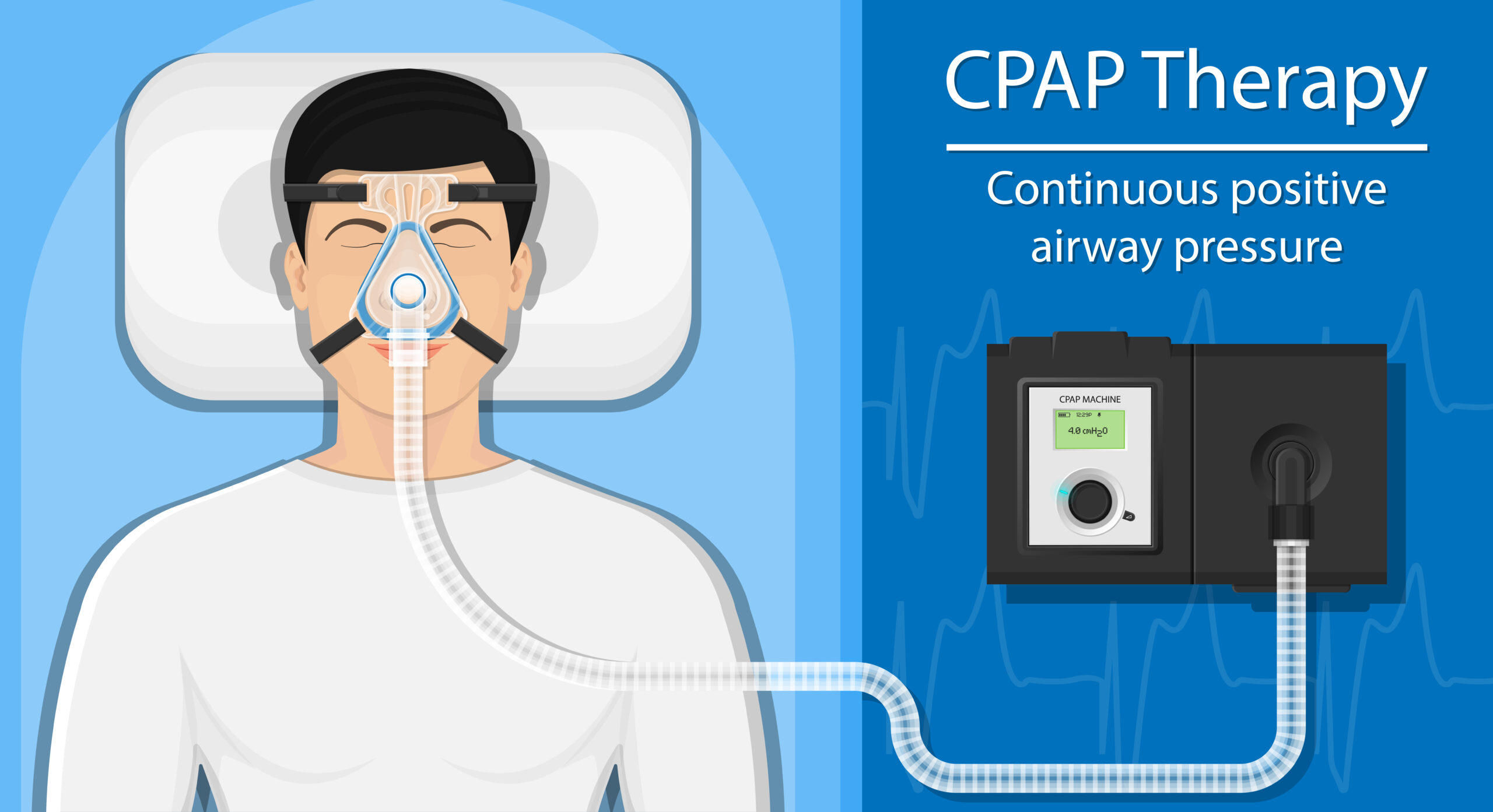
これは鼻にマスクをつけ、特殊な機械で圧力をかけて空気を送り込む治療法です。
この圧力によって肺への空気の流れがよくなり、呼吸が止まることがなくなります。
お薬を使わない治療法なので、副作用もなく安心です。
当院では、レスメド社のAirSense11という最新の経鼻的気道持続陽圧療法(CPAP:シーパップ)を取り扱いしています。
レスメド社 公式ホームページから引用:https://manuals.plus/ja/resmed/airsense11-11-autoset-cpap-machine-manual
こちらは、加湿器もつけることができること、また加湿のレベルも6段階で選べることから多くの患者さんに選ばれています。

でもそんな高価そうな機械・・使うとなると
治療費が高くなるのでしょう?

症状があれば保険適用になります。
3割負担の方でしたら月5000円程度
2割負担の方は3500円程度
1割負担の方は、500円程度で続けられます。

保険適用になるんですね。それなら続けられそうです!

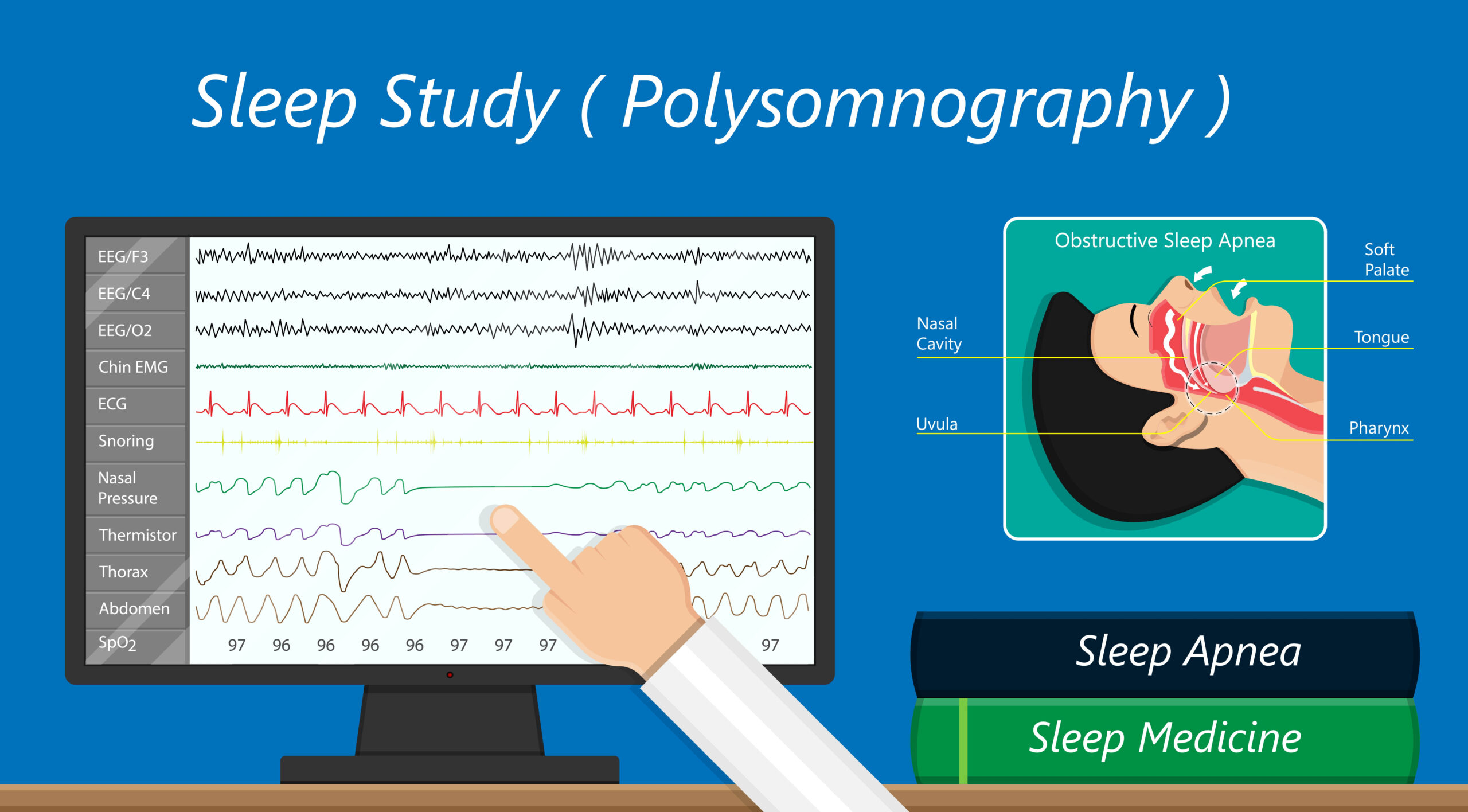
ただし、当然ですがそもそもご自身が、睡眠時無呼吸症候群なのか?診断が必要です。そのための検査は2つあります。
睡眠時無呼吸症候群の検査・治療費用
まず疑わしい患者さんには、簡単な検査をします。
自宅で出来る「簡易検査」
これは簡易検査といって、「指先に酸素飽和度モニターをつけて、鼻に細い透明の管を装着して一晩寝るだけ」です。睡眠中の呼吸・酸素濃度・いびきなどを測定します。それを検査会社に送って2~4週程度で結果が出ます。費用は3割負担で約3,000〜4,000円

この検査で1時間あたりの無呼吸の回数(AHI)が40以上ならCPAPという機械で治療する保険適応となります。
※AHIは、厳密には、1時間あたりの無呼吸と低呼吸をあわせた指数です。
精密検査(当院は自宅でOK)
通常は入院が必要な検査も、当院では自宅で実施可能ですから普段通りの生活環境で詳細な検査できより正確な状態を把握するのに役立ちます。
費用:3割負担で約10,000円程度 病院では5万円以上かかることも…
1時間あたりの無呼吸の回数(AHI)が40回以下で、疑わしい場合は下記のような精密検査(PSG)となります。こちらのAHIが、20回以上ならCPAPで治療可能です。(保険適応)


簡易検査は簡単そうですが、精密検査は難しいし、普段と同じように眠れない気がしますが、どうなんですか?

たしかにそう思うのも当然だと思います。
実は私自身も、両方の検査を実施しましたが、自宅できるのと、思ったよりも苦痛なく眠ることができました。
ただし、やはりうまくできない方もいるため、そういう場合は繰り返し実施していただき、より信頼性の高いデータを結果として採用します。

どんなときに疑うのか?検査についても理解しましたが、実際の流れを教えてください。
検査と治療の具体的な流れをもう一度おさらいしましょう。
睡眠時無呼吸症候群(SAS)は、
ご自身の体だけでなく、ご家族の安心や日常生活にも深く関わる病気です。
ここで改めて、検査から治療までの流れをわかりやすくご紹介します。
1.問診で睡眠時無呼吸症候群が疑わしいか確認します。

2.簡易検査(ご自宅で可能)
指先や鼻にセンサーをつけて、一晩ご自宅で睡眠をとっていただきます。
翌日機器を返却いただくだけでOK!
この検査で、無呼吸の頻度や呼吸の状態をチェックします。
3.結果説明
医師がデータを解析し、睡眠の質や呼吸の状態を丁寧にご説明します。
この検査で重症な場合はすぐにCPAP治療が受けられます。(保険適応)
「もう少し詳しく調べた方がいいですね」と判断した場合は、次のステップ(精密検査)へ
4.精密検査(自宅で実施可能)
通常は入院して行うような精密検査も、当院ではご自宅での実施が可能です。
普段通りの環境で睡眠をとりながら、より詳細な情報を収集します。
5.検査結果を医師から説明
6.治療の開始(CPAPなど)
検査の結果、重症と診断された場合は、CPAP(シーパップ)療法を行います。
鼻にマスクを装着し、空気を送りながら睡眠中の無呼吸を防ぐ治療です。
当院で導入している機器はレスメド社製、加湿機能つき・空気圧調整も6段階可能

さらに、院長自身も使用中なので安心してご相談いただけます。
7.定期フォロー
治療開始後も、効果の確認やお困りごとのサポートを丁寧に行います。
使い心地や症状の変化など、何でもご相談ください。
CPAP治療のデメリットはあるの?
CPAP(シーパップ)治療は、使用するうえでいくつかの“デメリット”や“使いにくさ”を感じる方がいらっしゃるのも事実です。

代表的なデメリット
以下のような点が挙げられます。(個人差があります。)
- マスクの違和感:寝るときにマスクを装着することに抵抗を感じる方もいます。
- 鼻や口の乾燥・鼻詰まり:空気が常に送り込まれるため、鼻や口が乾燥したり、鼻が詰まることがあります。
- 機械の音が気になる:最近の機種はとても静かですが、音に敏感な方は気になる場合があります。
- 外泊時の持ち運びが面倒:旅行や出張の際にCPAPを持っていくのが手間に感じられることもあります。
デメリットを解決するための対策

-
マスクの違和感
→顔の形や寝方に合ったマスクを選ぶことで、かなり快適になります。当院では複数のタイプを実際に試していただけます。
-
乾燥や鼻詰まり
→ 加湿機能付きのCPAP機器を使用することで、鼻や口の乾燥を防ぐことができます。また、鼻うがいや点鼻薬の併用で改善することもあります。
-
機械音
→ 最新機種は非常に静音設計です。ほとんど気にならない方が大半です。
-
外泊時の不便さ
→ コンパクトタイプのCPAPもあり、旅行用バッグに入れて手軽に持ち運ぶことができます。

デメリットよりも圧倒的に大きいメリット
CPAP治療の一番のメリットは、ぐっすり眠れること、そして日中の眠気や疲れが改善され、生活の質(QOL)が大きく向上することです。

さらに、放置すれば高血圧・心筋梗塞・脳卒中などのリスクが高まるとされる睡眠時無呼吸症候群に対して、CPAPはもっとも効果が証明された治療法の一つです。
「最初は違和感があったけれど、今はCPAPなしでは眠れない」という患者さんの声も多く、習慣になってしまえば不便さはほとんど感じなくなることが多いです。
まずは相談だけでも大丈夫です。
ご自身の体調や、パートナーからの指摘で気になること、直接医師に相談したい方は
遠慮なく当院にご相談ください。
検査も治療も“家でできる”から、安心してスタートできます。

でも検査をするためだけに病院へ行くのは・・正直億劫ですよ。

そんな方にはまずオンライン診療という選択肢もあります
待ち時間もなく、気軽に相談・検査のお申込みができますよ。

もちろん直接診察させていただいた方が、のどの入口が狭くないか?ほかの病気が隠れていないか?などを確認してより正確な診断につながりやすいですが、放置するデメリットを考えるとまずはオンラインも使って気軽に相談してください。
「当院は長生村にありますが、茂原市や白子町、一宮町からも車で約10分程度です。睡眠時無呼吸症候群でお悩みの際は、お気軽にご相談ください」
検査・治療価格のまとめです。
3割負担の方の検査費用の一例
■簡易検査 2,700円
■精密検査(PSG) 10,440円
■CPAP治療
3割負担の方:月5000円程度
2割負担の方:月3500円程度
1割負担の方:月1500円程度
(※初診料・再診料が別途かかります。)
まとめ
今回は睡眠時無呼吸症候群について詳しく解説しました。
典型的な症状とは?
放置すると、将来どうなるのか?
また検査や治療の流れについても説明しました。
いびきや眠気があるなら、まずは簡易検査を推奨します。
精密検査も自宅でできるので、負担少なく安心です。
当院では院長自らがCPAPを使っており、わかりやすく丁寧な説明をいたします。
ご予約はこちらから
当院では、24時間いつでもネットから来院の予約が可能です。
また、初診・検査からオンライン診療もご利用いただけます。
「当院は長生村にありますが、茂原市や白子町、一宮町からも車で約10分程度です。睡眠時無呼吸症候群でお悩みの際は、お気軽にご相談ください」
お電話からもお問い合わせいただけます。
クリニック電話番号:0475-36-7011
参考文献
- ※1:Marin JM, et al. Long-term cardiovascular outcomes in men with obstructive sleep apnoea–hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet. 2005 Mar 19-25;365(9464):1046–1053.
-
※2:Gami AS, et al. Obstructive sleep apnea and the risk of sudden cardiac death: a longitudinal study of 10,701 adults. J Am Coll Cardiol. 2013 Aug 13;62(7):610–616.
-
※3:Yaggi HK, et al. Obstructive sleep apnea as a risk factor for stroke and death. N Engl J Med. 2005 Nov 10;353(19):2034–2041.
-
※4:American Academy of Sleep Medicine (AASM). Sleep Apnea and Driving Risk Statement, 2020年発表
- ※5:Budweiser S et al. Erectile dysfunction in patients with obstructive sleep apnea: influence of severity and gender. Sleep Med. 2009;10(8):848-52.
- ※6:Beninati W et al. The impact of snoring and obstructive sleep apnea on the sleep quality of bed partners. Mayo Clin Proc. 1999;74(10):955–958.
関連ブログ











